
Informationen
Dekubitusgefahr
Dekubitusgefahr
Dekubitusgefahr: Was können Sie tun, um das Wundliegen Ihres Angehörigen zu vermeiden?
Wie entsteht ein Druckgeschwür?
Ein Dekubitus (Druckgeschwür) ist eine durch länger anhaltenden Druck entstandene Schädigung der Haut und des darunter liegenden Gewebes. Er entsteht durch Druck auf eine bestimmte Körperzone über längere Zeit. Dadurch kann das Blut in diesem Bereich nicht ausreichend stark zirkulieren, das Gewebe wird nur noch unzureichend mit Sauerstoff versorgt und stirbt dann langsam ab.
Wer ist gefährdet, ein Druckgeschwür zu bekommen?
Gefährdet sind alle Personen, die in Ihrer Beweglichkeit erheblich eingeschränkt sind oder ein vermindertes Schmerzempfingen haben. Der fehlende Schmerzreiz verhindert, dass die Körperlage rechtzeitig verändert wird. Lähmungen und Schwäche, eine schlechte Durchblutung sowie Über oder Untergewicht tragen ebenfalls zu einer erhöhten Gefährdung bei. Ungünstig sind auch das Liegen in der Nässe oder ein Hin und Herrutschen, da hierdurch die oberen Hautschichten leicht verletzt werden.
Wo entsteht ein Druckgeschwür?

Wenn der Pflegebedürftige an diesen besonders gefährdeten Stellen Schmerzen verspürt, weisen Sie uns bitte unbedingt darauf hin.
Wie erkenne ich als Angehöriger ein Druckgeschwür?
Das erste Zeichen, dass ein Dekubitus zu entstehen droht, ist eine mehr oder weniger schmerzhafte Rotfärbung der Haut an den oben beschriebenen Stellen. Wenn schon ein offener Defekt an der Haut entstanden ist, muss der Arzt unverzüglich informiert werden, sonst kann es zu gefährlichen Komplikationen kommen.
Was kann ich als Angehöriger tun, um ein Druckgeschwür zu verhindern?
Am wichtigsten ist, dass der Pflegebedürftige so viel wie möglich bewegt wird!
- Ermuntern Sie ihn, die eigene Lage selbst zu verändern.
- Führen Sie selbst kleine Bewegungen durch, z.B. Bein anheben, ein Kissen unters Gesäß schieben.
- Sorgen Sie dafür, dass der Pflegebedürftige so oft wie möglich das Bett verlässt.
- Achten Sie darauf, dass auch im Sitzen häufig die Position verändert wird (z.B. durch Gewichtsverlagerung)
- Zu viele Kissen im Bett / Stuhl engen den Bewegungsspielraum unnötig ein!
Wir zeigen Ihnen gerne, wie Sie Ihren Angehörigen richtig bewegen und lagern können!
Auch das Umfeld muss stimmen
- Beobachten Sie täglich die Haut des Pflegebedürftigen auf Nässe, Rötung und offene Stellen.
- Wechseln Sie feuchte Unterlagen und Hosen möglichst umgehend, da Nässe die Haut aufweicht und schädigt.
- Führen Sie die Hautpflege schonend durch. Verwenden Sie milde, seifenfreie Waschlotionen, da Seife den Säureschutzmantel der Haut zerstören kann.
- Körperlotionen eignen sich gut zur anschließenden Hautpflege, verzichten Sie aber auf Fettcremes oder Melkfett, da diese die Poren verstopfen und die verhindern.
- Sorgen Sie bitte dafür, dass das Bettlaken möglichst frei von Falten, Krümeln o.ä. bleibt.
Was kann ich als Angehöriger noch tun?
- Ernähren Sie den Pflegebedürftigen eiweißreich z.B. Milch, Käse, Joghurt, Quark, Fleisch und Fisch.
- Sorgen Sie für eine abwechslungsreiche Kost mit viel frischem Salat und Gemüse.
- Es ist sehr wichtig, dass der Pflegebedürftige ausreichend trinkt, ca. 1 - 1,5 Liter am Tag.
Hilfsmittel, die Sie verwenden können:
Über Ihr Sanitätshaus können Sie eine Vielzahl an druckentlastenden Hilfsmitteln beziehen. Sprechen Sie unsere Mitarbeiter an, wir beraten Sie gerne.
Zeigen Sie bitte alle auffälligen Hautveränderungen unseren Mitarbeitern!
Haben Sie noch Fragen?
Sprechen Sie uns einfach an - Wir sind für Sie da!
Essen und Trinken
Essen und Trinken
Wann spricht man von Mangelernährung und Flüssigkeitsmangel?
Eigentlich holt sich der Körper über Hunger- und Durstgefühl, was er benötigt. Im Alter und bei Pflegebedürftigkeit lassen Durst und Appetit aber oft nach und es kann zu gefährlichen Mangelsituationen kommen.
Faustformel: allgemein lässt sich sagen, dass der Mensch mind. 1,5 l Flüssigkeit (z.B. zwei Flaschen Wasser) und ca. 1.600 kcal Nährstoffe sowie Vitamine und Spurenelemente braucht. Liegt die Zufuhr dauerhaft darunter, leidet der Körper Mangel. Bei manchen Erkrankungen verordnet der Arzt Einschränkungen der Flüssigkeitszufuhr.
Wer ist gefährdet, unter Flüssigkeitsmangel und Mangelernährung zu leiden?
Die Gefahr von Mangelernährung besteht bei Pflegebedürftigen, die in den letzten drei Monaten ungewollt mehr als 5% oder im letzten halben Jahr mehr als 10% ihres Körpergewichts verloren haben (z.B. Abnahme von 80 auf 70 kg in wenigen Monaten).
Häufige Ursachen von Mangelernährung sind:
- Probleme mit der Zahnprothese
- Seh- und Geschmacksbeeinträchtigung
- Depression, Einsamkeit und Isolation
- Fehlende Lebensmittel im Haushalt
- Nachlassender Appetit im Alter oder als Folge von chronischer Krankheit
- Schmerzen
- Nebenwirkungen von Medikamenten
Das Risiko von Flüssigkeitsmangel besteht für Personen, die dauerhaft weniger als 1,2 l Flüssigkeit (eineinhalb Flaschen Wasser) am Tag zu sich nehmen. Dies gilt ganz besonders in der warmen Jahreszeit und bei Fieber, Schwitzen, Durchfall und Erbrechen.
Was kann ich als Angehöriger tun, um Mangelernährung zu verhindern?
- Achten Sie auf intakte, richtig sitzende Zahnprothesen; manche Zahnärzte machen auch Hausbesuche!
- Orientieren Sie sich bei der Speisenwahl an den Lieblingsgerichten des Pflegebedürftigen
- Im Alter ist es oft sinnvoll, die Speisen etwas stärker zu würzen
- Achten Sie auf möglichst ausgewogene Ernährung: weniger Fett und dafür mehr Eiweiß und Vitamine; z.B. Milchprodukte, Fisch, frisches Obst und Gemüse, Getreideprodukte
- Bieten Sie auch „zwischendurch“ frisches Obst und rohes Gemüse an
- Nutzen Sie die Kursangebote der Krankenkasse für gesunde Ernährung!
- Fragen Sie uns nach Trinkkonzentraten zur Erhöhung der Eiweißzufuhr
- Servieren Sie bei den Mahlzeiten kleine Portionen
- Fünf Mahlzeiten bieten mehr Abwechslungsmöglichkeit als drei
- Sorgen Sie für Esskultur: ein schön gedeckter Tisch macht Appetit- und essen Sie möglichst gemeinsam
- Wenn der Pflegebedürftige viel Bewegungsdrang hat, isst es sich im Gehen vielleicht einfacher
- Wenn die normalen Esswerkzeuge nicht mehr benutzt werden können: lassen Sie ruhig das Essen mit den Fingern zu!
- Üben Sie möglichst keinen Druck aus- unter Zwang entwickelt sich kein Appetit
- Lassen Sie sich von uns zu geeigneten Hilfsmitteln beraten
- Kontrollieren Sie regelmäßig das Körpergewicht
- Behalten Sie den Überblick und protokollieren Sie die tägliche Verzehrmenge
Was kann ich als Angehöriger tun, um Flüssigkeitsmangel zu verhindern?
- Bieten Sie stets Lieblingsgetränke an; nur Alkohol sollte es möglichst nicht sein!
- Stellen Sie in allen Räumen Getränke bereit und machen Sie darauf aufmerksam
- Reichen Sie zum Essen, beim Aufstehen und zu allen möglichen Gelegenheiten ein Getränk
- Reichen Sie immer wieder das Trinkglas an, aber verzichten Sie auf unnötigen Zwang
- Bei Schluckstörungen helfen angedickte Getränke
- Fragen Sie uns nach sinnvollen Hilfsmitteln; ein Schnabelbecher ist oft ungeeignet!
- Führen Sie ein Trinkprotokoll oder markieren Sie die Flasche, damit Sie den Überblick über die Trinkmenge behalten
Wie erkenne ich einen bedrohlichen Flüssigkeitsmangel?
Achten Sie bitte besonders auf:
- Plötzliche Verwirrtheit
- Teilnahmslosigkeit und abnorme Müdigkeit
- Zunehmenden Schwindel und Kopfschmerzen
- Neu auftretende Gangunsicherheit und Fallneigung
Sprechen Sie uns oder Ihren Hausarzt an, wenn diese Zeichen auftreten, damit es nicht zu einer bedrohlichen Situation kommt!
Haben Sie noch Fragen?
Sprechen Sie uns einfach an - Wir sind für Sie da!
Infektionskrankheit
Infektionskrankheit
Was für eine Krankheit habe ich?
Ihr Arzt hat bei Ihnen eine Infektionskrankheit festgestellt.
Das bedeutet, dass in Ihrem Körper (z.B. in einer Wunde, im Darm, in den Atemwegen) Bakterien leben, die nicht nur für Sie selbst, sondern auch für andere Menschen gefährlich werden können. Die Bakterien können auf verschiedenen Wegen in Ihren Körper gelangt sein:
Im Rahmen eines Klinikaufenthaltes, durch Kontakt mit anderen Infizierten, durch Kontakt mit Gegenständen oder Lebensmitteln. Die Infektion kann bei Ihnen Krankheitszeichen an den betroffenen Organen verursachen. Es kann aber auch sein, dass Sie selbst keine Krankheitszeichen haben.
Warum ist die Infektion ein Problem?
Die Krankheitserreger auf oder in Ihrem Körper können für andere Menschen gefährlich werden.
Das gilt ganz besonders für Kinder, Ältere oder Menschen, die schon eine andere Allgemeinerkrankung haben.
Das Risiko der Ansteckung besteht solange wie die Krankheitserreger bei Ihnen nachgewiesen werden können.
Was Sie tun können
- Beschränken Sie enge körperliche Kontakte mit anderen auf das Nötigste
- Verzichten Sie für die Dauer der Infektion auf Umarmung, Händeschütteln etc.
- Vermeiden Sie, andere anzuhusten und benutzen Sie beim Husten und Niesen immer ein Papiertaschentuch
- Waschen Sie sich nach jeder Benutzung der Toilette gründlich die Hände
- Wenn ein Desinfektionsmittel für die Hände nötig ist, benutzen Sie es bitte vor jedem Kontakt mit anderen Menschen. Ihre Besucher sollen sich immer die Hände desinfizieren, wenn sie Ihr Zimmer/ Ihre Wohnung verlassen
- Evtl. müssen Sie oder Ihre Besucher einen Mundschutz tragen
- Wenden Sie bitte die verordneten Medikamente und/ oder Desinfektionsmittel genau nach der Anordnung des Arztes an
- Brechen Sie die Behandlung nicht ab, auch wenn es Ihnen subjektiv besser geht
Wir unterstützen Sie bei der Behandlung der Infektion
Ihr Arzt hat Ihnen Medikamente verordnet, die sich gegen die krankmachenden Bakterien richten.
Diese Medikamente nehmen Sie ein oder sie werden äußerlich angewendet.
Wir erklären Ihnen, wie Sie die verordneten Medikamente einnehmen müssen und helfen Ihnen dabei.
Haben Sie noch Fragen?
Sprechen Sie uns einfach an - Wir sind für Sie da!
Kontinenzförderung
Kontinenzförderung
Was ist Kontinenz?
Als Kontinenz wird die Fähigkeit bezeichnet, willkürlich zur passenden Zeit an einem geeigneten Ort die Blase oder den Darm zu entleeren. Kontinenz beinhaltet auch die Fähigkeit, Bedürfnisse zu kommunizieren, um Hilfestellung zu erhalten, wenn Einschränkungen beim selbständigen Toilettengang bestehen.
Wer ist von Inkontinenz betroffen?
Statistisch gesehen sind vor allem Frauen und ältere Personen beiderlei Geschlechts von Harninkontinenz betroffen.
Risikofaktoren:
- Höheres Alter
- Erkrankungen wie
Apoplex (Schlaganfall)
Multiple Sklerose
Morbus Parkinson
Diabetes Mellitus
Behinderungen - Medikamente wie Diuretika oder Opiate
- Schweres Heben
- Sportarten, in denen viel gesprungen wird
- Übergewicht
- Viele Geburten
- Akute Harnwegsinfektion
Was können Pflegende tun?
Vielen Betroffenen fällt es schwer, über die Inkontinenz zu sprechen. Sie sind dankbar, wenn Pflegende die Gesprächsinitiative übernehmen oder Gesprächsbereitschaft signalisieren.
- Tipps im Umgang mit Inkontinenz geben
- Gemeinsam Toilettentraining entwickeln und umsetzen
- Hilfestellung bei der Auswahl der Hilfsmittel
- Hilfsmittel zur Verfügung stellen
- Durchführung kontinenzfördernder Maßnahmen
- Ggf. Urologentermin zur Ursachenklärung
- Beckenbodenübungen
- Reduktion von Übergewicht
- Reduktion von Nikotinkonsum
- Vermeidung von Obstipation
- Beratung zum Thema Flüssigkeit (Art und Menge)
- zu konzentrierter Urin verstärkt die Harndrangsymptomatik
- zu geringe Flüssigkeitszufuhr fördert Harnwegsinfekte
Selbständigen Toilettengang fördern und erhalten
- Barrierefreier Zugang
- Eindeutige Beschilderung
- Türen, die sich leicht öffnen und schließen lassen
- Ausreichend Platz für Gehhilfen (Rollator, Rollstuhl)
- Haltegriffe und Toilettensitze, die ein müheloses Sitzen und Aufstehen ermöglichen
- Ausreichende Beleuchtung z.B. auch Nachtlicht
Mobilität fördern
- Beim Toilettengang sind viele Bewegungsabläufe erforderlich
- Kann auch als allgemeine Mobilisation genutzt werden
Richtige Kleidung tragen
- Kleidung tragen, die leicht zu öffnen ist z.B. Klettverschlüsse, Reißverschlüsse
Toilettenhilfen einsetzen
- Hilfen wie Urinflasche, Toilettenstuhl, Steckbecken
Spezielle Maßnahmen: Blasen- und Toilettentraining
Blasentraining
- Die Interwalle der Toilettengänge werden verlängert um ein “normales“ Ausscheidungsverhalten zu erreichen
- Die Dauer kann mehrere Wochen bis hin zu Monaten betragen
- Es kann ein Ausscheidungsplan geführt werden
Schulung
- Die betroffene Person muss umfangreich über ihr Kontinenzproblem und das Vorgehen beim Blasentraining aufgeklärt werden
- Willenskraft und Motivation fördern
- Miktionsprotokoll für 3-5 Tage führen
- Ablenkung schaffen z.B. Kreuzworträtsel, Vorlesen
- Beckenbodenübungen
- Führen eines Ausscheidungsplans
- Toilettengänge werden geplant: Intervall 1 ½ - 2 Std zu Beginn, langsam verlängern auf 3-4 Std.
Positive Verstärkung
- Gemeinsame Reflektion
Toilettentraining bei Personen mit kognitiven oder körperlichen Einschränkungen
Formen: Angebotener Toilettengang Toilettengänge zu festgelegten Zeiten
Individuelle Entleerungszeiten
Beckenbodentraining
- Stärkung des Beckenbodens durch gezielte Kontraktion
- Bei Physiotherapie
- Motivation und Bestärkung
Inkontinenzhilfsmittel
Mobile Toilettenhilfen
- Toilettenstuhl
- Steckbecken
Aufsaugende Hilfsmittel
- Unterlegen für das Bett
- Vorlagen, Vorlagen zum Einkleben
- Inkontinenzslips
Ableitende Hilfsmittel
- Blasenverweilkatheter
- SPK (Suprapubischer Katheter)
- Einmalkatheter
- Kondomurinal und Urinkollektoren
- Tampons und Pessare (stützende Wirkung)
Haben Sie noch Fragen?
Sprechen Sie uns einfach an - Wir sind für Sie da!
Kontrakturprophylaxe
Kontrakturprophylaxe
„Wer rastet der rostet…“ - Vorbeugung von Kontrakturen
Was sind Kontrakturen?
Wenn Knochen und Gelenke über längere Zeit kaum oder gar nicht bewegt werden, droht die Gefahr einer Gelenkversteifung. Dabei verkürzen sich Muskeln, Sehnen und Bänder und ziehen das Gelenk in eine Stellung, in der es nicht mehr bewegt werden kann. Es kommt zu einer schmerzhaften Bewegungseinschränkung oder sogar zu Fehlstellungen. Eine Kontraktur kann nur durch sehr intensive Krankengymnastik oder eine Operation wieder korrigiert werden.
Wer ist gefährdet, Kontrakturen zu entwickeln?
Die Gefahr von Kontrakturen besteht in allen Situationen, in denen der Pflegebedürftige sich nicht ausreichend und frei bewegen kann:
- Lähmungen, z.B. nach einem Schlaganfall
- Hohe Muskelspannung mit Bewegungsarmut, z.B. bei M. Parkinson
- Erkrankungen der Gelenke, z.B. Rheuma
- Schmerzen, die zur Vermeidung von Bewegung führen
- Fehlende Eigenbewegung, z.B. bei fehlender Motivation
- Fehlende Anregung zur Bewegung
- Falsche Lagerung im Bett oder im Stuhl
Was kann ich als Angehöriger tun, um Kontrakturen zu verhindern?
Am wichtigsten: Achten Sie darauf, dass der Pflegebedürftige sich so oft wie möglich bewegt, aufsteht oder einige Schritte macht! Auch im Bett sollte sich der Pflegebedürftige immer wieder bewegen!
- Nutzen Sie jede Alltagssituation zur Bewegungsanregung, z.B.: bei der Körperpflege, beim Haare kämmen, beim An- und Auskleiden immer die Arme und Beine bewegen lassen.
- Leiten Sie den Pflegebedürftigen mehrmals täglich zu gezielten Bewegungsübungen der Arme und Beine an; das ist auch gut für Atmung und Hautdurchblutung.
- Wenn der Pflegebedürftige sich nicht selbstständig bewegen kann, bewegen Sie Arme und Beine mehrmals täglich passiv.
- Achten Sie bei Bettlägerigkeit darauf, dass die Position alle 2-4 Stunden gewechselt wird.
Einfache Bewegungsübungen zur Verhinderung von Kontrakturen
Die folgenden Übungen können Sie im Sitzen, aber auch im Liegen anleiten oder passiv durchführen.
Achten Sie bitte immer darauf, dass alle Bewegungen nur bis zur Schmerzgrenze ausgeführt werden!
Bewegungsübung für die Arme:
- den Arm bis zur Schulterhöhe anheben und abspreizen;
- den Arm beugen und strecken;
- das Handgelenk und alle Finger beugen und strecken.
Bewegungsübung für die Beine:
- das Bein aufstellen, anheben und ausstrecken;
- das Bein nach innen und nach außen drehen;
- den Fuß nach oben an den Unterschenkel heranziehen und strecken.
Bewegungsübung für Kopf und Rumpf:
- den Kopf so weit wie möglich nach links und nach rechts drehen („sich nach jemand umdrehen“);
- mit dem Kopf nicken (ein „Doppelkinn“ machen) und ihn in den Nacken legen („Vögel am Himmel beobachten“);
- den ganzen Oberkörper nach links und rechts drehen und nach vorne und hinten beugen.
Was beim Lagern im Bett und im Stuhl zu beachten ist
Am wichtigsten: Achten Sie darauf, dass die Position/ Lage so oft wie möglich gewechselt wird!
Lagerung im Stuhl:
- Der Pflegebedürftige soll möglichst aufrecht sitzen; dabei so wenig Kissen wie möglich verwenden.
- Ein vierfach gefaltetes einfaches Handtuch in beide Gesäß-/ Oberschenkelfalten legen: das verhindert wie ein Bremsklotz das „Herunterrutschen“.
- Die Füße sollen mit der ganzen Fußsohle auf dem Boden stehen; benutzen Sie bei „zu kurzen“ Beinen eine Decke oder ein dickes Buch.
- Immer wieder zu kleinen Bewegungen der Arme/ Hände und Beine/ Füße anregen.
Lagerung im Bett:
- In Rückenlage auf eine möglichst flache Einstellung des Oberteils achten; evtl. ein zusätzliches Nackenkissen verwenden. Die Beine sollen ausgestreckt liegen.
- In Seitenlage das untere Bein ausstrecken, das obere Bein beugen (wie beim Treppensteigen) und mit einer gefalteten Decke abstützen
- Verwenden Sie so wenig Kissen wie möglich; das lässt mehr Spielraum für Eigenbewegung!
Und noch ein paar Tipps für Sie:
- Schmerzen verhindern Bewegung; der Hausarzt verordnet die nötigen Medikamente!
- Der Hausarzt kann auch Physiotherapie verordnen, damit durch gezielte Bewegungsübungen die Grunderkrankung gebessert werden kann.
- Bei manchen Krankheiten ist besondere Vorsicht bei Bewegungsübungen geboten; darauf machen wir Sie aufmerksam.
- Wir zeigen Ihnen gerne, wie Sie die einzelnen Bewegungsübungen und Lagerungen durchführen können!
Haben Sie noch Fragen?
Sprechen Sie uns einfach an - Wir sind für Sie da!
Lange(n) Atem
Lange(n) Atem
Lange(n) Atem behalten - was Sie zur Vorbeugung gegen Atemprobleme tun können
Atmung: Das unterschätzte Risiko
Wir verlassen uns ein Leben lang auf unsere Atmung und meistens ist sie unser zuverlässiger Begleiter. Bei Pflegebedürftigkeit und im Rahmen mancher chronischen Krankheiten kann es aber zu Atemproblemen kommen. Im Mittelpunkt dieser Information steht die Lungenentzündung (Pneumonie). Wir erklären Ihnen, worum es geht und was Sie tun können.
Wie bekommt man eine Lungenentzündung?
Vorraussetzung für eine Lungenentzündung sind Krankheitserreger, die in die tiefen Abschnitte der Lunge gelangen. Diese kommen von außen oder werden aus dem eigenen Körper (z.B. aus der Mundhöhle, aus Wunden etc.) verschleppt. Es gibt auch Lungenentzündungen ohne Krankheitserreger, z.B. wenn Mageninhalt über die Luftröhre in die Lunge gelangt. Eine Lungenentzündung ist immer eine schwerwiegende Erkrankung, die behandelt werden muss. Bei Pflegebedürftigkeit, Immobilität und Bettlägerigkeit steigt das Risiko für diese Krankheit besonders.
Wer ist besonders gefährdet für eine Lungenentzündung?
- Es bestehen schon chronische Atemprobleme
- Rauchen
- Abwehrschwäche, z.B. nach großen Operationen, nach schweren Infektionen
- Mangelernährung
- Flüssigkeitsmangel
- Erkrankungen des Nervensystems, z.B. Schlaganfall, Parkinson, Multiple Sklerose
- Immobilität
- Schmerzen
- Schluckstörungen
Wie kann ich eine Lungenentzündung vermeiden?
Am wichtigsten: In Bewegung bleiben!
- Wer aus dem Bett/Stuhl aufsteht oder sich im Bett bewegt, sorgt dafür, dass die Lunge gleichmäßig gedehnt wird
- Gehen Sie immer wieder in der Wohnung umher
- Machen Sie so oft es geht, draußen einen kleinen Spaziergang
Atmen Sie bewusst - bei jeder Gelegenheit!
- Bleiben Sie vor dem Aufstehen einen Moment auf der Bettkante sitzen, strecken Sie sich und atmen Sie tief durch; dann wird Ihnen auch nicht schwindelig
- Gehen Sie zum Fenster, öffnen es und strecken Sie sich - Sie werden automatisch tiefer atmen
- Stützen Sie sich mit beiden Händen auf die Stuhllehne oder Tischkante und atmen Sie dreimal tief durch
- Legen Sie eine Hand auf den Bauch und atmen Sie weg
- Atmen Sie durch die gespitzten Lippen aus („pfeifen“)
- Atmen Sie bewusst tief ein und stellen Sie sich vor, dass Sie an einer duftenden Rose riechen
Kräftigen Sie die Atemmuskulatur!
Einfache Übungen stärken Ihre Atemmuskulatur und sorgen dafür, dass Sie gut durchatmen können;
- Singen oder summen Sie die Lieder mit, die gerade im Radio gespielt werden oder die guten alten Volkslieder, die Sie noch von früher kennen
- Sprechen Sie viel
- Nehmen Sie einen dicken Strohhalm und pusten Sie damit in ein halbgefülltes Glas Wasser; lassen Sie es solange wie möglich „blubbern“
- Wenn Sie Sekrete abhusten müssen: Achten Sie auf kleine Hustenstöße, das schmerzt nicht und ist gut für die Bronchien
Was Sie noch tun sollten:
- Lüften Sie jeden Tag Ihre Wohnung
- Lassen Sie sich jedes Jahr gegen Grippe impfen
Wie bemerke ich Atemprobleme?
Achten Sie besonders auf folgende Anzeichen:
- Neu auftretende oder sich verstärkende Atemnot
- Vermehrtes Sekret in den Bronchien
- Fieber
- Neu auftretende oder sich verstärkende Verwirrtheit
Wir helfen Ihnen
- Wir informieren Sie über Ihr Risiko
- Wir zeigen Ihnen sinnvolle Vorbeugungsmaßnahmen
- Wir beobachten den pflegebedürftigen Menschen auf evtl. Anzeichen einer Lungenentzündung
- Wir informieren den Hausarzt und helfen bei einer evtl. nötigen Behandlung mit Medikamenten
Haben Sie noch Fragen?
Sprechen Sie uns einfach an - Wir sind für Sie da!
Sturzgefahr
Sturzgefahr
Was kann ich tun?
Eine besondere Gefahr: jeder Dritte über 65 stürzt mindestens einmal im Jahr!
Die meisten Stürze ereignen sich innerhalb der Wohnung bei alltäglichen Aktivitäten. Stürze können zu schweren Verletzungen und im schlimmsten Fall zum Tode führen.
Wer ist besonders sturzgefährdet?
Es gibt Gesundheitsrisiken, die Sie besonders anfällig für Stürze machen, wie zum Beispiel:
- Schwindel
- Gangunsicherheit
- Lähmungen
- Schmerzen im Bewegungsapparat
- Sehbehinderung
"In meiner Wohnung kenne ich jeden Winkel - da falle ich doch nicht"
... denken Sie vielleicht, wenn Sie diese Information lesen. Das stimmt, aber in Verbindung mit neu aufgetretenen Gesundheitsproblemen können bestimmte Umgebungs faktoren in Ihrer Wohnung zur Gefahr werden.
Wir haben für Sie typische Sturzrisiken in der Wohnung zusammengestellt und geben Ihnen Tipps, was Sie tun können, um sie zu entschärfen.
Überprüfen Sie Ihre Wohnung auf folgende Risikofaktoren !!!
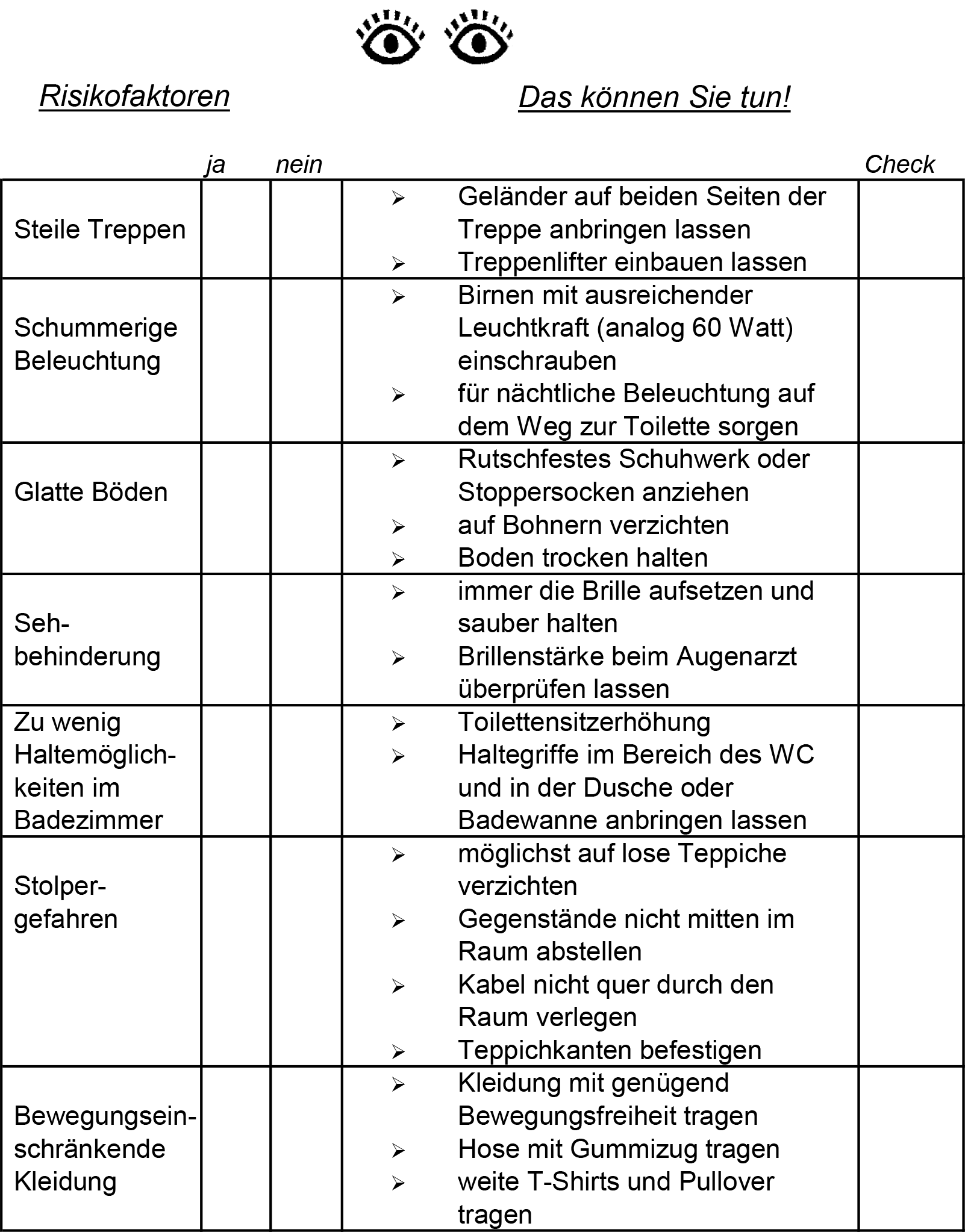
Wie soll ich das alles umsetzen?
- Auch in Altbauwohnungen lassen sich viele praktische Veränderungen einfach umsetzen
- Ihr Vermieter ist verpflichtet, nötige Umbaumaßnahmen zu dulden
- Für viele Umbaumaßnahmen in Ihrer Wohnung können Sie finanzielle Fördermittel der Pflegekasse nutzen.
- Die Wohnungs- und Pflegeberatung der Stadt hilft Ihnen bei der Planung und Beauftragung sinnvoller Umbaumaßnahmen. Was Sie sonst noch tun können
- Der behandelnde Hausarzt kann Physiotherapie zur Stärkung von Kraft und Gleichgewicht verordnen. Diese Therapie ist nachweislich besonders hilfreich zur Vorbeugung von Stürzen.
- Wenn Ihr Angehöriger schon häufiger gestürzt ist, kann eine Protektorenhose sinnvoll sein. Sie erhalten sie über Ihr Sanitätshaus. Manche Krankenkassen übernehmen dafür die Kosten.
Haben Sie noch Fragen?
Sprechen Sie uns an - wir beraten Sie gerne!
Tromboseprophylaxe
Tromboseprophylaxe
Durchblutung sichern - Vorbeugung von Thrombose und „offenen Beinen“
Was ist eine Thrombose?
Der Blutkreislauf besteht aus dem Herzen, den Arterien (Schlagadern) und den Venen. Das Herz pumpt sauerstoffreiches Blut in die Arterien, die es dann in die Organe und Arme/ Beine befördern.
Die Venen befördern das „verbrauchte“ Blut wieder zurück zum Herzen. Die Saugkraft des Herzens hilft dem Blut beim Rückstrom - aber das allein reicht nicht aus. In den Venen befinden sich Klappen, die dem Blut beim Rückstrom helfen; besonders wichtig ist aber die Muskelarbeit der Beine. Durch das Anspannen und die Bewegung der Muskeln werden die Venen zusammengepresst und das Blut strömt besser zum Herzen zurück.
Wenn diese beiden Mechanismen gestört sind, kann es zu einer Verklumpung des Bluts in den Venen kommen: ein Gerinnsel bildet sich und verstopft die Vene. Dieser Prozess kann durch eine erhöhte Gerinnungsneigung des Bluts zusätzlich verstärkt werden.
Durch das Gerinnsel in der Vene staut sich das Blut, es tritt Wasser aus den Blutgefäßen aus und die Hauternährung ist gestört. Wird das Problem dann chronisch, kann es zu einer schlecht heilenden chronischen Wunde („offene Beine“) kommen.
Wer ist gefährdet, eine Thrombose zu bekommen?
Eine Thrombose droht, wenn bei Ihnen ein oder mehrere dieser Risikofaktoren bestehen:
- wenn Sie unter Krampfadern leiden
- wenn Sie nur wenig Flüssigkeit zu sich nehmen
- wenn Sie sich nur wenig bewegen und die Beinmuskulatur daher nicht beansprucht wird
- wenn Sie schon einmal eine Thrombose hatten
- wenn bei Ihnen eine Lymphabflussstauung besteht
Was kann ich tun, um einer Thrombose vorzubeugen?
Am wichtigsten: Muskelarbeit ist das A und O – das geht auch, wenn Sie nicht mehr gut laufen können
- am besten ist es, wenn Sie zwei Mal täglich 30 Minuten lang gehen können
- im Sitzen oder Liegen immer wieder alle Beinmuskeln anspannen, z.B. indem Sie alle Zehen wie eine Kralle beugen, mit den Füßen fest gegen einen Widerstand treten
- heben Sie immer wieder gezielt die Beine an und lassen sie wieder sinken
- lassen Sie immer wieder die Füße kreisen
- im Liegen können Sie die Beine wie beim Radfahren bewegen
Trinken Sie genug: 1,5 – 2 l sind richtig, wenn der Arzt keine Beschränkung angeordnet hat.
Was ist Kompressionstherapie?
Normalerweise genügen Muskelarbeit und ein gesundes Herz, um das Blut über die Venen zum Herzen zu pumpen. Wenn jedoch Krampfadern vorliegen oder wenn Sie schon eine Thrombose hatten oder wenn Sie unter „offenen Beinen“ leiden, muss von außen nachgeholfen werden. Dies geschieht durch Kompressionsstrümpfe oder einen Kompressions-verband. Der Druck von außen presst die Venen aus und unterstützt so den Rückstrom zum Herzen.
Was muss ich bei der Kompressionstherapie beachten?
Nur mit Ihrer Unterstützung ist die Behandlung erfolgreich und eine Thrombose kann verhindert werden:
- vor dem Anlegen der Kompressionsstrümpfe/ des Kompressionsverbandes müssen Ihre Beine entstaut sein. Dazu sollten Sie mindestens 15 Minuten auf dem Rücken gelegen haben.
- Die Kompressionsstrümpfe/ der Kompressionsverband sollten im Liegen angelegt werden. Am besten ist es daher, wenn wir mit Hilfe eines Schlüssels zu Ihnen kommen können.
- Ziehen Sie bitte die Kompressionsstrümpfe/ den Kompressionsverband tagsüber nicht aus und lockern sie auch nicht. Sie heben sonst die Wirkung auf oder es entsteht sogar eine zusätzliche Stauung!
- Teilen Sie uns mit, wenn der Verband Ihnen zu eng erscheint und/ oder wenn die Haut darunter brennt- wir sorgen dann für Linderung.
- Wärme erweitert die Gefäße und ist deshalb ungünstig. Bei nächtlichem Kribbeln in den Beinen hilft es, vor dem Schlafengehen die Füße mit kaltem Wasser abzuduschen.
- Sie sollten Ihre Schuhe immer abends kaufen, mit angelegtem Kompressionsverband bzw. –strümpfen. Besser eine Schuhgröße größer als normal wählen. Die Schuhe sollten flach sein, denn hohe Absätze reduzieren die Aktivität im Sprunggelenk.
- Überlassen Sie die Behandlung von Hautdefekten und Wunden bitte dem Arzt oder uns – bei Fehlbehandlung kann es zu schweren Infektionen und dauerhaften Schäden kommen!
Wenn bei Ihnen schon „offene Beine“ bestehen, ist die Kompressionsbehandlung besonders wichtig: Ihre Wunde kann nur heilen, wenn Sie die Kompressionsstrümpfe/ den Kompressionsverband konsequent tragen!
